Oxigenoterapia na insuficiência respiratória em pacientes com doenças neuromusculares
Por Alessandra Dorça – Crefito- 46195
Fisioterapeuta doutora em ciências de saúde pela UFG
Diretora técnica da associação Pro-Cura da ELA
A insuficiência respiratória é uma das principais complicações nas doenças neuromusculares, incluindo a Esclerose Lateral Amiotrófica (ELA). Nesses pacientes, a dificuldade respiratória ocorre principalmente devido à fraqueza progressiva dos músculos responsáveis pela respiração, como o diafragma, os músculos intercostais e a musculatura acessória.
Essa fraqueza leva a uma condição chamada falência da bomba ventilatória, na qual o organismo perde a capacidade de manter uma ventilação alveolar adequada. Como consequência, ocorre hipoventilação, que pode resultar em retenção de dióxido de carbono no sangue (hipercapnia) e, em estágios mais avançados, diminuição dos níveis de oxigênio (hipoxemia).
É importante entender que, diferentemente de muitas doenças pulmonares — como pneumonias ou doenças do parênquima pulmonar — nas doenças neuromusculares o principal problema não é a troca gasosa no pulmão, mas sim a incapacidade dos músculos respiratórios de manter uma ventilação eficaz.
Por que o oxigênio isolado pode ser perigoso?
Quando um paciente apresenta dificuldade respiratória, é comum pensar que o problema é falta de oxigênio. No entanto, em pacientes com doenças neuromusculares, a principal alteração costuma ser a ventilação insuficiente, e não necessariamente a falta de oxigênio.
A administração isolada de oxigênio suplementar pode melhorar temporariamente a saturação medida no oxímetro, mas não corrige a hipoventilação nem ajuda na eliminação do dióxido de carbono (CO₂).
Isso significa que o paciente pode parecer melhor no monitor, enquanto a retenção de CO₂ continua aumentando no organismo.
Mecanismos fisiológicos envolvidos
Diversos mecanismos fisiológicos explicam por que o oxigênio isolado pode piorar a retenção de CO₂ nesses pacientes.
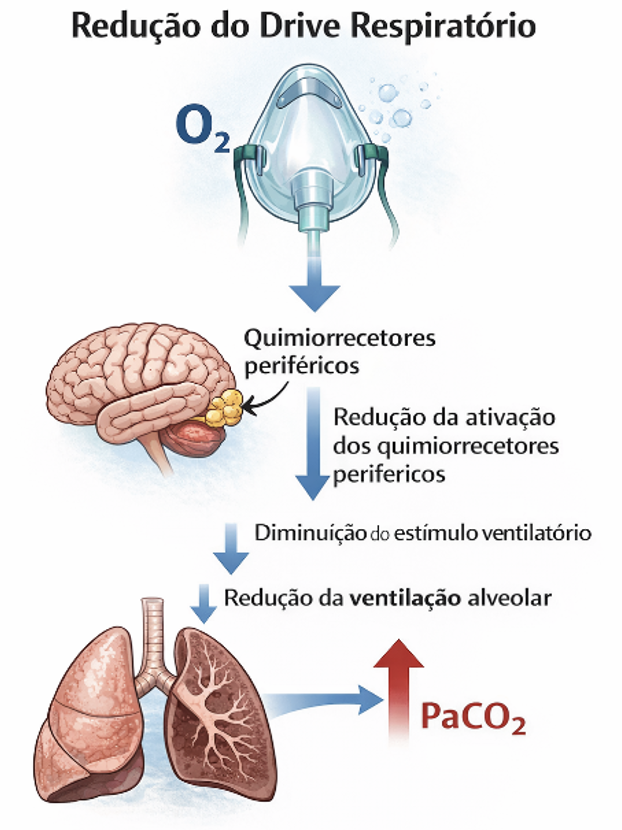
1. Redução do estímulo respiratório
A hiperóxia (excesso de oxigênio) pode reduzir o estímulo ventilatório mediado pelos quimiorreceptores periféricos. Em pacientes com ventilação já comprometida, isso pode levar a uma diminuição adicional do drive respiratório.
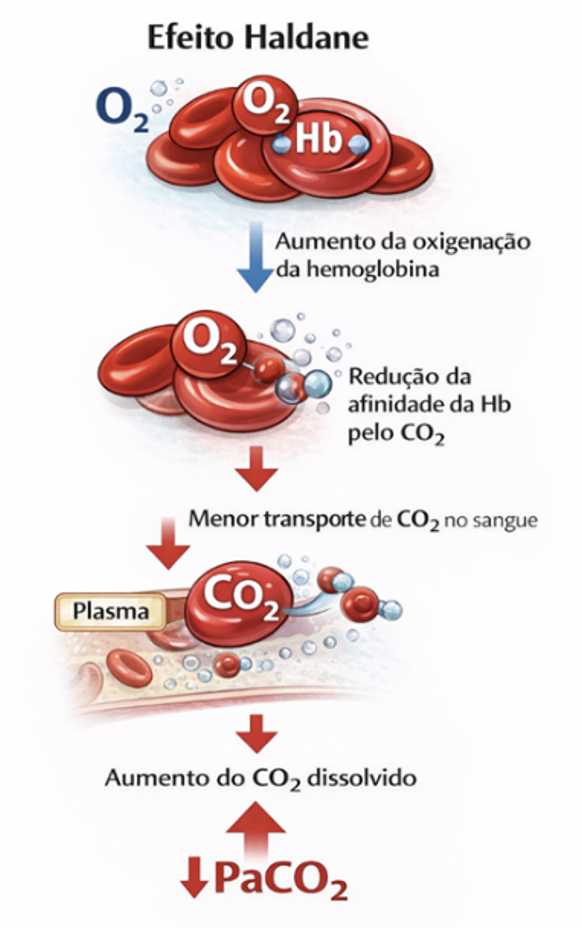
2. Efeito Haldane
O aumento da oxigenação da hemoglobina reduz sua capacidade de transportar dióxido de carbono. Esse fenômeno, conhecido como efeito Haldane, favorece o aumento da quantidade de CO₂ dissolvido no sangue, contribuindo para a elevação da PaCO₂.
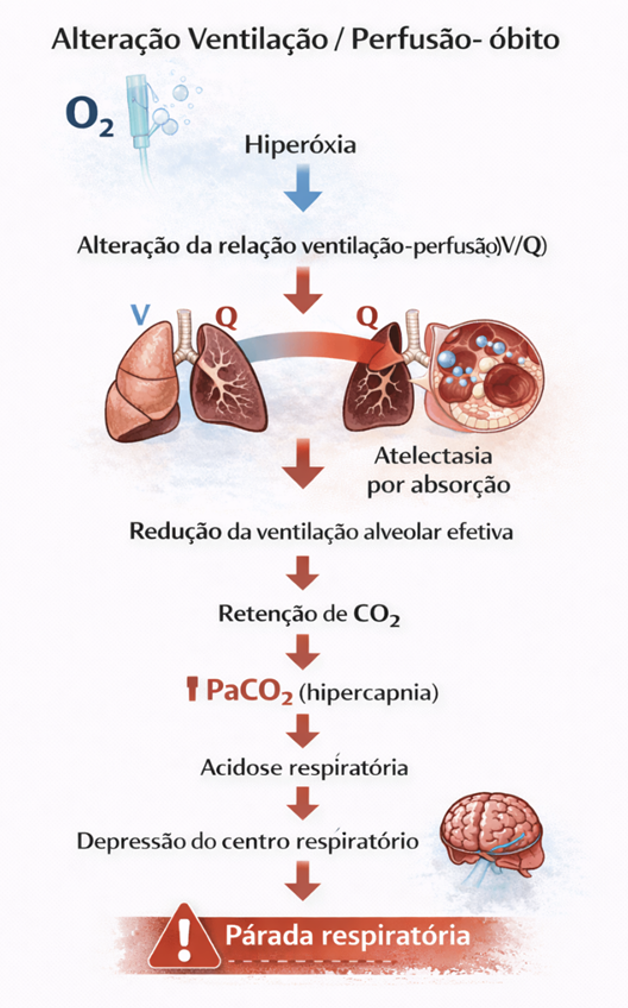
3. Alterações na relação ventilação–perfusão
A hiperóxia também pode alterar a relação ventilação-perfusão (V/Q) e favorecer a ocorrência de atelectasia por absorção.
Esse processo pode ser descrito na figura abaixo
O risco de mascarar a deterioração respiratória
Outro problema importante é que o oxigênio isolado pode mascarar sinais clínicos de piora respiratória.
A saturação pode melhorar no oxímetro, criando uma falsa sensação de estabilidade, enquanto a hipercapnia continua aumentando. Isso pode levar a sintomas como:
Qual é a abordagem correta?
Diretrizes internacionais recomendam que oxigênio isolado seja evitado em pacientes com insuficiência respiratória causada por fraqueza neuromuscular, exceto quando existe outra doença pulmonar associada que cause hipoxemia.
Quando há necessidade de oxigênio, ele deve ser administrado associado ao suporte ventilatório, como a ventilação não invasiva (VNI)/BIPAP
Esse tipo de suporte ajuda a:
Além disso, o manejo respiratório adequado desses pacientes pode incluir:
Mensagem importante “Oxigênio melhora a saturação, mas não corrige a falência ventilatória. Em doenças neuromusculares, isso pode custar a vida.”
.jpg)
Referências científicas